Câncer Ginecológico
Nesta área serão postadas informações de especialistas sobre os principais tipos de câncer giniecológico, dentre eles o câncer de colo uterino, utero, tubas uterinas, ovário, vulva e vagina, e suas possibilidades terapeuticas.
TÓPICOS
Câncer é o nome de um grupo de mais de 100 diferentes doenças.
São células anormais que se dividem e formam mais células de maneira desorganizada e descontrolada.
É também conhecido como neoplasia.
A ciência que estuda o câncer se denomina Oncologia e é o oncologista o profissional que trata a doença.
O câncer pode invadir tecidos e órgãos e se espalhar pela corrente sanguínea ou pelo sistema linfático. Este processo se chama metástase.
O corpo humano é formado por milhões de células que se reproduzem por meio de um processo chamado divisão celular. Em condições normais, esse processo é ordenado e controlado e é responsável pela formação, crescimento e regeneração dos tecidos saudáveis do corpo.
Em contrapartida, existem situações nas quais estas células, por razões variadas, sofrem uma metamorfose tecnicamente chamada de carcinogênese, e assumem características aberrantes quando comparadas com as células normais.
Essas células perdem a capacidade de limitar e controlar o seu próprio crescimento passando, então, a multiplicarem-se muito rapidamente e sem nenhum controle.
O resultado desse processo desordenado do crescimento celular é uma produção em excesso dos tecidos do corpo (que podem ser processos inflamatórios, infecciosos ou mesmo os crescimentos celulares benignos), formando o que se conhece como tumor. Os tumores podem ser:
- Tumor Benigno
As células deste tumor crescem lentamente e são diferenciadas (semelhantes às do tecido normal). Geralmente podem ser removidos totalmente através de cirurgia e na maioria dos casos não tornam a crescer.
- Tumor Maligno
As células deste tumor crescem rapidamente, têm um aspecto indiferenciado e a capacidade de invadir estruturas próximas e espalhar-se para diversas regiões do organismo. É considerado câncer.
- Em outras palavras...
O câncer, também conhecido como tumor maligno, pode ser definido como um grupo de doenças que tem como característica central o crescimento desordenado das células do nosso corpo.
O câncer detém o poder de matar por invasão destrutiva os órgãos normais, pois não respeita as mais básicas regras de convivência social entre as células e cresce demais, ocupando o espaço de seus vizinhos, sufocando-os. Ele detém a propriedade de se disseminar através da corrente sanguínea e dos vasos linfáticos, produzindo as chamadas metástases, que na verdade são uma espécie de filial do tumor primário, em outro órgão ou tecido.
A metástase também pode invadir órgãos e tecidos circunvizinhos por continuidade, impondo severos danos a estes órgãos e tecidos. O comportamento anormal das células cancerosas é geralmente espelhado por mutações nos genes das células, ou secreção anormal de hormônios ou enzimas.
A maioria dos cânceres invadem ou se tornam metastáticos, mas cada tipo específico tem características clínicas e biológicas, que devem ser estudadas para um adequado diagnóstico, tratamento e seguimento. Resumindo, cada caso é um caso.
- Câncer não é
Um tumor benigno que usualmente pode ser removido e que na maioria dos casos não volta a aparecer, não se espalha pelo corpo e não ameaça à vida do paciente.
- Câncer não é
Uma sentença de morte, atualmente muitos pacientes são tratados com sucesso sobre tudo quando a doença é diagnosticada precocemente.
Bibliografia:
INSTITUTO ONCOGUIA. O que é o câncer. (Revisto em março 2013). Disponível em URL:
http://www.oncoguia.org.br/conteudo/cancer/12/1/
O medo sempre foi companheiro do homem, pois era um sentimento primitivo que o colocava em estado de alerta, geralmente por se sentir ameaçado. Caracterizava-se por uma reação obtida a partir do contato com algum estímulo físico ou mental que gerava uma resposta de alerta no organismo. Hoje, saímos do primitivismo, mas o mecanismo do medo continua o mesmo. Inicia-se com a ansiedade frente ao desconhecido e o temor antecipado do encontro com uma situação ou objeto estressante. Essa reação inicial dispara uma resposta fisiológica no organismo que libera adrenalina e cortisol, preparando o indivíduo para lutar ou fugir. Quando se ouve um diagnóstico de câncer, o instinto primitivo do homem o leva a querer fugir do perigo , muitas vezes, negando-o. Entretanto, para se vencer um predador ( ou inimigo) a melhor estratégia é conhecê-lo, enfrentá-lo e lutar para derrotá-lo.
A palavra câncer tem sua origem no latim cancer, significando caranguejo. Tem esse nome, pois as células doentes atacam as células sadias como se fossem os tentáculos de um caranguejo. Hipócrates (o Pai da Medicina – 460 a.C.-377 a.C.) usou a palavra carcinos. O médico Celsus (romano, 25 a.C.-50d.C.) utilizou a palavra câncer e Galeno (Pérgamo, c. 129 - provavelmente Sicília, c. 199 ou 217), também romano, usou oncos, mas muito antes já se conhecia a doença. Em descobertas arqueológicas de 4.ooo a.C., foi identificado um maxilar com sinais de linfoma. Imhotep, médico egípcio, no ano 2.500 a.C., descreveu um suposto tumor de mama. Em 1.600 a.C., os médicos egípcios já distinguiam um tumor benigno de um maligno, mas, apenas no século XIX, foram efetuados os primeiros estudos patológicos da doença. Hoje, sabe-se que apresenta relação direta com a longevidade e quanto mais tempo de vida, maior o risco de aparecer um câncer. Portanto, não é uma doença nova e, atualmente, estão identificados mais de cem tipos. Se detectado em estágio inicial, o câncer apresenta grande probabilidade de cura.
Um diagnóstico de câncer pode ser enfrentado com primitivismo, em um primeiro momento, com a mente preparando-se para fugir, mas, logo após, imperam a racionalidade e o instinto de sobrevivência. Surgem forças interiores e a certeza de não se render à doença sem lutar. Tendo o doente o apoio da família e dos amigos e a confiança em seu médico, o câncer não consegue derrotar seu espírito otimista. O paciente avalia os procedimentos sugeridos para o seu tratamento e os enfrenta com a crença de que um caranguejo pode ter muitas patas, mas é possível imobilizá-las, tornando-o inofensivo.
BIBLIOGRAFIA
OncoLapGyn. Câncer: Medo e Otimismo, Maria Auxiliadora de Andrade Vieira (Revisto em março 2013). Disponível em URL:
http://www.oncolapgyn.com.br/index.php/interesse-medico/curiosidades/cancer-do-medo-ao-otimismo
O Câncer de útero, também chamado de câncer de endométrio (camada interna do útero) vem apresentando aumento significativo em sua incidência, hoje representando o terceiro tipo mais comum de neoplasia maligna do sistema reprodutor feminino no Brasil e já encontra-se como o mais comum em alguns países desenvolvidos como nos EUA.
De acordo com as estimativas do Instituto Nacional do Câncer (2012 / 2013) serão diagnosticados 4.520 novos casos de câncer uterino por ano no Brasil.
O papel do estrogênio está claramente definido em sua etiologia. Qualquer fator que aumente a exposição uterina ao estrogênio sem oposição da progesterona, eleva o risco de câncer endometrial.
Tipos de câncer endometrial
Existem dois tipos patológicos diferentes do câncer endometrial:
- Tipo I (75-85%)
- Mulheres na peri-menopausa / pós menopausa
- Histórico de exposição ao estrogênio
- Surgem como hiperplasia e progridem para carcinoma
- Geralmente mais bem diferenciados
- Prognóstico mais favorável
- Tipo II
- Sem fonte de estimulação estrogênica do endométrio
- Não tem associação com hiperplasia
- Podem surgir de um endométrio atrófico
- Menos diferenciado
- Prognóstico menos favorável
- Mulheres idosas, magras e a na pós menopausa
Fatores de risco para câncer endometrial
- Nuliparidade (pacientes que não tiveram gravidez durante sua vida reprodutiva)
- Menopausa tardia
- Obesidade (quanto mais acima do peso ideal maior o risco)
- Diabetes Mellitus
- Terapia de Reposição Hormonal com estrogênio isolado, sem oposição da progesterona
- Tratamento com Tamoxifeno (Medicação utilizada no tratamento do câncer de mama)
- Hiperplasia endometrial atípica (Aumento da camada interna do útero, acima do normal, apresentando células atípicas)
- Síndrome de câncer colorretal hereditário sem polipose (HNPCC – Síndrome com história familiar de câncer intestinal e de endométrio)
Fatores Protetores
- Anticoncepcionais Orais Combinados
- Reduz em 50% o risco de câncer de endométrio em pacientes com uso continuado por mais de 12 meses (pico após 3 anos de uso), devido aos efeitos obtidos pelo uso da progesterona.
Hiperplasia Endometrial
É considerada o maior fator predisponente para o câncer endometrial, sendo suspeitado ao surgimento de sintomas, como o sangramento uterino após a menopausa ou após achado em ultrassonografia transvaginal.
Em frente a um espessamento endometrial, o mesmo deverá ser biopsiado e após analise anatomopatológica, ser definido seu tratamento podendo ser medicamentoso ou até a realização de histerectomia nos casos de hiperplasia complexa com atipias, onde a progressão para câncer de endométrio ocorre em até 29% dos casos.
Sintomas
- Cerca de 90% das mulheres com carcinoma de endométrio apresentam sangramento ou corrimento vaginal como único sintoma inicial
- Pressão ou desconforto pélvico (pelo aumento do volume uterino)
- Pode não haver sangramento em razão de estenose do colo uterino (pacientes idosas)
- Menos de 5% são assintomáticas
Abaixo descrevemos uma tabela com as principais causas de sangramento vaginal após a menopausa e suas porcentagens
|
Cuasas de sangramento uterino pós menopausa |
|
|
Causas de sangramento |
Porcentagem |
|
Atrofia do endométrio |
60-80% |
|
Terapia de reposição estrogenncia |
15-25% |
|
Pólipos endometriais |
2-12% |
|
Hiperplasia do endométrio |
5-10% |
|
Câncer do endométrio |
10% |
Diagnóstico
- Biópsia por aspiração (90 – 98% em precisão diagnóstica)
- Histeroscopia
- Exame que visualiza a cavidade uterina por vídeo) é considerado por muitos autores como o padrão ouro no diagnóstico devido a possibilidade de visualização direta da lesão
- Ultrassonografia Transvaginal
- Auxilia na seleção de pacientes que devem ser submetidas a biópsia do endométrio (medida do endométrio > ou = 4mm em pacientes pós menopáusicas, sem terapia de reposição hormonal)
- Exame de Papanicolau
- Suspeita-se quando ha presença de células endometriais no exame, podendo estar presente em 30-50% das pacientes com câncer de endométrio
- Outros exames que podem auxiliar no diagnóstico do câncer de endométrio
- Colposcopia
- Curetagem uterina
- Tomografia Computadorizada da pelve
- Ressonância Magnética de pelve
- Exame de sangue (Marcador Tumoral CA-125)
Disseminação do Câncer
Existem algumas possibilidades de disseminação do câncer de endométrio:
- Continuidade
- Pelo crescimento tumoral
- Contiguidade
- Invasão dos órgãos vizinhos (menos comum)
- Linfática
- Atinge a drenagem linfática do útero (células de defesa do organismo), que se situam próximo aos principais vasos da pelve (vasos ilíacos e fossa obturadora) e na região dos vasos principais do abdômen (veia cava e artéria aorta)
- Hemática
- Pelos vasos sanguíneos atingindo órgãos ã distancia, principalmente o fígado e o pulmão
Tratamento
Tratamento cirúrgico
O tratamento do câncer de endométrio tem como base uma cirurgia específica para o estadiamento (ver qual o estágio da doença) determinado pela FIGO (Federação Internacional de Ginecologia e Obstetrícia) sendo os achados intra-operatórios e os resultados anatomopatológicos determinantes para a decisão na necessidade de tratamento adjuvante (Radioterapia).
O tratamento cirúrgico para o câncer, sempre deverá ser realizada por especilastas em ginecologia oncológica ou cirurgião oncológico e o acompanhamento/seguiemento deverá ser realizado por uma equipe multidiciplinar.
Segundo as normas da FIGO, a recomendação da cirurgia de estadiamento é a seguinte:
- Incisão vertical mediana, coleta de material para a citologia peritoneal, abdominal e pélvica (realizado um lavado a cavidade e enviado o liquido para analise citológica)
- Inventário da cavidade, com exame e palpação de fígado, epíplon, superfície peritoneal, gânglios para-aórticos e pélvicos, fundo de saco de Douglas e anexos
- Histerectomia total e salpingooforectomia bilateral (retirado do útero, colo do útero, tubas uterina e ovários)
- Se houver invasão do tumor no colo uterino, deverá ser realizada uma histerectomia ampliada (retirada dos ligamentos e tecidos que circundam o colo do útero)
- O útero é aberto pelo cirurgião, para avaliar o tamanho e a localização tumoral e seu grau de invasão no miométrio (musculo uterino), de preferência enviando o útero para analise anatomopatológica de congelação (Biopsia realizada no mesmo tempo cirúrgico). Assim avaliando a necessidade de radicalidade cirúrgica
- Omentectomia (retirada do omento, tecido que cobre as vísceras abdominais em forma de um manto)
- Linfadenectomia (retirada dos gânglios linfáticos) pélvica e para aórtica
Este seria o tratamento cirúrgico para os tumores que apresentam uma invasão do miométrio maior de 50% ou tumores de mau prognóstico. Todavia para cada estágio da doença existe um tratamento cirúrgico específico, onde quanto mais precoce for a doença, menor a radicalidade cirurgia, como nos estágios iniciais onde o tumor invade <50% do miométrio e apenas a histerectomia total com a retirada das tubas uterinas e os ovários pode ser realizada, sem a necessidade de tratamento adjuvante.
Radioterapia
A radioterapia está indicada na presença de fatores de mau prognóstico como tipo histológico desfavorável , invasão >50% do miométrio, linfonodos positivos para neoplasia, doença extra-uterina e metástases.
Pode-se optar pela radioterapia externa ou pela braquiterapia (radiação intra-vaginal) em pacientes com risco intermediário
Quimioterapia
Paciente com doença muito avançada, tumor irressecável ou residual e tumores com metástases para a bexiga, reto ou a distância.
Seguimento
As paciente submetidas a tratamento de câncer do endométrio deverão realizar seguimento rigoroso a procura de diagnóstico precoce da recidiva da doença realizando exame de Papanicolau a cada 3 meses por um período de 2 anos e após este período, coso todos os exames sejam negativos para neoplasia, passará a realizar o exame de Papanicolau a cada 6 meses até completar 5 anos livre de doença, só assim poderá voltar a realizar o exame anualmente.
Também é boa conduta médica a pesquisa com métodos de imagem a cada 6 meses, podendo ser realizada a USG pélvica, abdômen e RX – Torax; Tomografias da pelve, abdômen e tórax assim como a ressonância magnética e o PET-CT.
O câncer de endométrio tem como uma de suas principais características uma ótima resposta ao tratamento quando este encontra-se em estádios iniciais. Correspondendo a 90% de sobrevida livre de doença em 05 anos após o tratamento no Estádio I e 80% no Estádio II.
Autor: Dr. Charles Arruda de Souza
CÂNCER DE COLO UTERINO (cervical)
O câncer do colo do útero é a segunda neoplasia mais comum entre mulheres em todo o mundo, com cerca de 500.000 novos casos/ano.
A incidência da doença é maior nos países em desenvolvimento, onde ocorrem mais de 80% dos casos tornando-se um problema de saúde pública mundial. Em relação a mortalidade, são estimados 230.000 óbitos anuais por câncer de colo uterino em todo o mundo.
No Brasil, acredita-se que seja o terceiro tipo mais comum de neoplasia maligna dentre todos os cânceres, com uma estimativa de 17.540 novos casos no ano de 2012, segundo dados publicados pelo Instituto Nacional de Câncer – INCA.

A relação entre o câncer cervical e a infecção pelo Papiloma Vírus Humano (HPV) é bem estabelecida, sendo responsável por cerca de 99% dos casos de câncer de colo uterino.
A compreensão da epidemiologia das infecções genitais pelo HPV é crucial para o desenvolvimento de ações preventivas contra a infecção e a redução dos casos de câncer cervical.
Fatores de risco
- Infecção pelo HPV (Principal)
- Início precoce da atividade sexual
- Múltiplos parceiros sexuais
- Multiparidade
- Tabagismo
- Baixo nível socioeconômico
- Má higiene genital
- Imunossupressão
- Exposição à radiação ionizante
- Agentes químicos
Papiloma Vírus Humano (HPV)
O principal fator de risco para o desenvolvimento de atipias no colo uterino sendo responsável por 99% dos casos de câncer de colo uterino.
Trata-se de um parasita intracelular, capaz de acelerar a velocidade das mitoses celulares (divisão celular), o que aumenta a chance de desenvolvimento de atipias.
A infecção pelo HPV é endêmica entre os indivíduos sexualmente ativos. Pelo menos 50% das mulheres sexualmente ativas são ou já foram portadoras aos 50 anos de idade.
Existem mais de 70 subtipos de HPV. Os subtipos mais associados ao câncer são o 16 e o 18. Os outros tipos estão associados a infecções transitórias, que normalmente se resolvem em dois a cinco anos, sendo os tipos mais comuns de baixo riso o 6 e o 11.
A evolução da infecção do HPV pode evoluir de três formas:
- Infecção Latente Assintomática: A infecção genital é suprimida ou eliminada mesmo antes de haver qualquer manifestação clínica.
- Infecção Ativa: Formação das clássicas lesões verrucosas (condioma acuminatum), onde as células cervicais sofrem diferenciação normal, porem com multiplicação do vírus em seu interior e infecção das células vizinhas.
- Transformação Neoplásica: Há incorporação do genoma viral nas células, ocorrendo um fenômeno de “imortalização”, onde as células se dividem indefinidamente e se tornam incapazes de se diferenciar. Este tipo de replicação são responsáveis pela produção das lesões precursoras do câncer de colo do útero.
Prevenção
- Exame Preventivo de Papanicolau: É um teste utilizado para examinar as células do colo do útero e da vagina. A citologia (ciência que estuda as células) é uma técnica de alta eficácia, baixo custo e indolor, além de apresentar boa aceitação em nossa população, é considerada o método de rastreamento ideal do câncer de colo uterino sendo recomentado para todas as mulheres sexualmente ativas, independente da idade.
O exame citopatológico mais utilizado no Brasil é pelo método convencional, que emprega a espátula de Ayre e a escova endocervical (citobrush) sendo analisada pela técnica de coloração de Papanicolau.
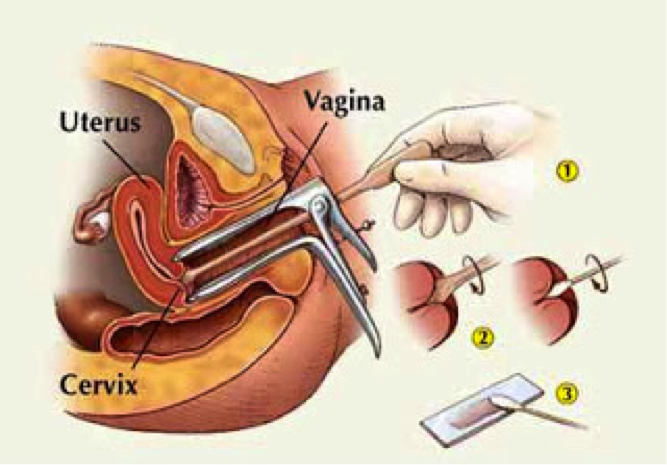
1.- realização do exame preventivo, 2.-tecnica de coleta com a espátula de Ayre e a escova endocervical, 3.- lamina utilizada para a avaliação citopatológica.
O Ministério da Saúde recomenda sua realização uma vez por ano. Caso dois exames consecutivos espaçados por um ano se mostrarem normais, o mesmo poderá ser realizado a cada três anos.
2. Vacina Contra o HPV: A vacina contra o HPV já foi aprovada pela ANVISA desde 2006 e já se encontra disponível para compra no Brasil e atualmente está em processo para entrar no calendário de vacinaçãoo pelo SUS.
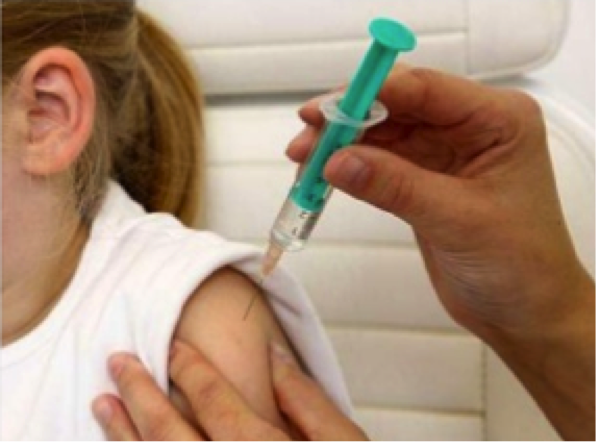
Existem duas formas de apresentação da Vacina que produzem uma resposta imunológica contra tipos específicos do HPV, sendo elas:
- Bivalente: Contra os vírus 16 e 18 (responsável pela maioria dos canceres de colo)
- Quadrivalente: Contra os vírus 06, 11, 16 e 18 (responsável pela maioria dos canceres de colo e também pelas lesões verrucosas)
Estão indicadas para mulheres de 9 a 26 anos, porem atualmente estudos vem demonstrando benefícios em sua indicação mais ampla para mulheres com mais de 26 anos e também para os homens.
Diagnóstico
Para o diagnóstico do câncer de colo uterino se faz necessário o estudo histopatológico, realizado através de uma biópsia.
Existem vários tipos de biópsia para diagnosticar as lesões pré-cancerosas ou cânceres de colo.
1.- Colposcopia e Biópsia: A colposcopia é um exame realizado ambulatorialmente (consultório), através do uso de um colposcópio, que é uma aparelho composto por um microscópio possibilitando uma melhor visualização das lesões do colo, possibilitando a biópsia dirigida com auxílio de uma pinça de biópsia sendo removido uma pequena secção da área anormal sobre a superfície do colo do útero.
Tem sua indicação na presença de lesões no colo uterino ou resultado do exame de Papanicolau alterado.
2.- Curetagem Endocervical: Às vezes a zona de transformação (área em risco de infecção pelo HPV e pré-câncer) não pode ser visualizada com o colposcópio. Neste caso, é realizado uma raspagem do canal endocervical através da inserção de uma cureta no canal do colo do útero.
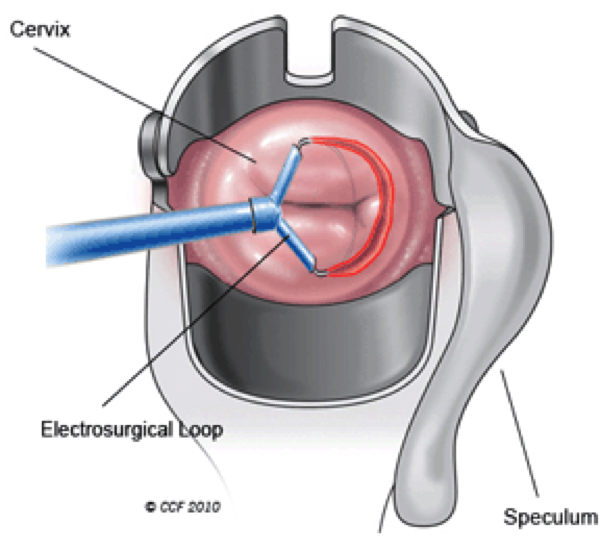
3.- Biópsia em Cone: Neste procedimento, também conhecido como conização, o médico remove uma peça em forma de cone de tecido do colo do útero. Este procedimento pode ser utilizado também para tratamento com retirada completa de lesões pré-cancerosas e em alguns casos de câncer muito inicial.
Existem dois métodos comumente utilizados para biópsia em cone:
- Cirurgia de alta frequência (CAF): Com a utilização de uma alça diatérmica (Fio aquecido) que “corta e cauteriza” é realizada a biópsia em formato de cone.
- Biópsia em Cone a Frio: Com a utilização do bisturi cirúrgico, sendo realizado com anestesia em ambiente hospitalar.
Sinais e Sintomas
As mulheres com lesões pré-cancerosas ou com câncer de colo de útero não apresentam sintomas até que a doença esteja em um estágio mais avançado, assim realçando a importância dos exames preventivos. Quando aparecem, normalmente se exteriorizam sob forma de sangramento vaginal anormal ou corrimento vaginal.
Os sintomas mais comuns são:
- Sangramento vaginal anormal
- Sangramento menstrual mais longo que o habitual
- Sangramento após a menopausa
- Sangramento após a relação sexual
- Dor durante a relação sexual
- Secreção com odor fétido
- Dor lombar, dor ciática, sintomas urinários e sintomas retais podem surgir nos cânceres mais avançados
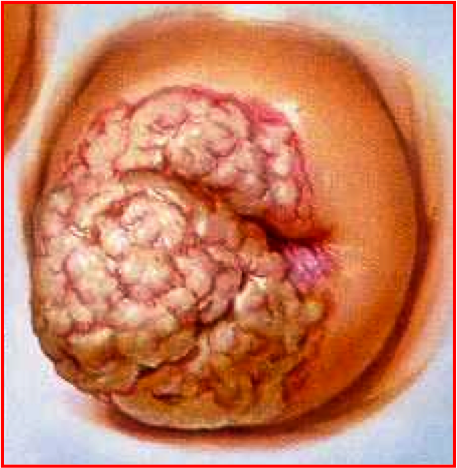
Aspecto do tumor:
- Ulcerado
- Exofítico
- Crateriforme
- Endofítico
Estadiamento e Exames de Imagem
O estadiamento (estagio da doença) do câncer de colo é eminentemente clínico com o exame físico ginecológico, podendo-se utilizar de alguns exames de imagem para melhor elucidação do tamanho tumoral e o comprometimento de órgãos vizinhos e/ou metástases.
Exame Físico: Inicia-se pela inspeção cuidadosa da vulva, vagina e colo uterino através do exame com o espéculo (bico de pato) seguido do toque vaginal, onde procura-se por espessamentos ou irregularidades nas paredes vaginais e no colo uterino e determina a extensão do tumor para as laterais do colo e fundo vaginal (chamados de fórnices vaginais).
O toque retal é o exame clínico mais importante na avaliação da infiltração do tumor no paramétrio (tecido de fixação que sustenta o útero na pelve) ou na parede pélvica (ossos do quadril)
Para entender um pouco mais sobre o estadiamento do câncer de colo, leia mais na sessão Estadiamento do câncer / Tratamento conforme estadiamento
Os principais exames utilizados para o diagnóstico ou estadiamento do câncer de colo uterino são:
- Radiografia de Tórax: Utilizado para detectar se o câncer de colo de útero se disseminou para os pulmões.
- Tomografia Computadorizada: Permite visualizar se o câncer se espalhou para os gânglios linfáticos no abdômen e pelve, bem como determinar se a doença se disseminou para o fígado, pulmões ou outras partes do corpo.
- Ressonância Magnética: São muito úteis para avaliar os tumores pélvicos e suas dimensões assim como a relação do tamanho tumoral e o envolvimento das estruturas vizinhas. Também é utilizada para avaliação de metástases para o cérebro ou medula óssea.
- Urografia Intravenosa: Também conhecida como urografia excretora, é um exame de RaiosX do sistema urinário realizado após injeção endovenosa de um corante especial. Este corante é removido da corrente sanguínea pelos rins, passando pelos ureteres e bexiga. Este procedimento detecta anormalidades no trato urinário que podem ser causadas pelo aumento do volume tumoral no colo uterino e nos gânglios linfáticos da pelve.
- PET – CT: É uma combinação do exame de tomografia ou ressonância Magnética e a medicina nuclear, onde uma substância que tem afinidade por células cancerígenas é administrada por via endovenosa antes da realização da tomografia. Assim poucos minutos após a administração desta substancia (radiofármaco) pode-se fazer um mapeamento do organismo e identificar áreas sugestivas de câncer quando ficam com acúmulo desta substância em áreas específicas (alta concentração do radiofármaco). O exame de PET permite detectar se o câncer se disseminou para os gânglios, sendo geralmente utilizado para pacientes com estágios mais avançados da doença.
Tratamento
No tratamento do câncer de colo de útero, será de suma importância o estadiamento clínico do tumor, assim definindo quais são as melhores opções de tratamento, dentre elas as cirurgias conservadoras, as cirurgias radicais, a radioteripia, a quimioterapia ou a combinação entre estas modalidades terapêuticas na tentativa de um tratamento mais completo para as doenças mais avançadas.
Aqui, descreveremos quais os tipos de tratamentos, caso queira saber mais sobre o tratamento específico do câncer de colo uterino, leia mais na sessão Estadiamento do câncer / Tratamento conforme estadiamento.
Tratamento cirúrgico
- Criocirurgia: Uma sonda de metal com nitrogênio líquido é inserida diretamente no colo do útero. Esta técnica mata as células anormais, congelando-as.
- Cirurgia a Laser: Um feixe de laser é utilizado para queimar as células anormais ou remover um pequeno pedaço de tecido para análise. É utilizada para tratar lesões pré-cancerosas do colo do útero, mas não em câncer invasivo.
- Conização: Como descrito anteriormente, um pedaço de tecido do colo do útero é removido em forma de cone. Isso é feito utilizando um bisturi ou um arame fino em forma de alça aquecido pela eletricidade. É utilizado para diagnosticar o câncer antes do tratamento adicional com cirurgia ou radioterapia ou como tratamento para os casos de câncer muito iniciais em pacientes que desejam preservar sua fertilidade.
- Histerectomia: Este procedimento consiste na remoção do útero (corpo do útero + colo do útero) com a preservação das estruturas próximas ao órgão. A vagina e os gânglios linfáticos (linfonodos pélvicos) não são removidos. Os ovários normalmente são preservados a menos que haja alguma outra razão para removelos.
Existem várias técnicas para a realização desta cirurgia. Quando o útero é removido por uma incisão no abdome, é denominada histerectomia abdominal. Quando o útero é removido pela vagina, é denominado histerectomia vaginal. Quando o útero é removido por laparoscopia (videocirurgia) é denominado histerectomia laparoscópica. Quando o útero é removido por laparoscopia com auxílio de instrumentos de robótica que são controlados por um cirurgião é denominada histerectomia robótica.
A Histerectomia é utilizada para o tratamento do câncer de colo também em estágios iniciais onde o câncer ainda está em estágio de microinvasão.
É importante ressaltar que a histerectomia não afeta o desejo sexual, sendo a maior área de prazer feminino a região do clitóris e do revestimento da vagina, não o útero ou o colo do útero.
- Histerectomia Radical: Neste procedimento, o cirurgião ginecológico com treinamento e experiência em cirurgia de câncer ginecológico retira o útero, juntamente com os tecidos próximos ao órgão e a parte superior da vagina, próxima ao colo uterino associado a retira dos gânglios linfáticos da pelve (linfadenectomia). Assim como a histerectomia simples, também pode ser realizado por via abdominal, laparoscópica, robótica e vaginal associada a laparoscopia para retirada dos gânglios linfáticos.
Os ovários poderão ser preservados em pacientes jovens, porem são fixados em uma região mais alta da pelve, caso seja necessário um tratamento complementar com radioterapia, protegendo assim a função ovariana e fazendo com que a paciente não entre na menopausa precocemente.
- Traquelectomia Radical: Esta técnica entra como alternativa para o tratamento do câncer de colo uterino localmente avançado (geralmente até 2cm), compreendendo a remoção do colo uterino e os tecidos próximo ao órgão, com preservação do corpo uterino, geralmente associado a técnica laparoscópica para retirada dos gânglios linfáticos.
É utilizada para paciente com desejo de preservar a sua fertilidade, possibilitando que estas pacientes possam engravidar mesmo após um tratamento radical para o câncer de colo uterino.
- Exenteração pélvica: Corresponde a uma técnica cirúrgica bastante agressiva onde são removidos os órgãos onde há invasão tumoral, como a bexiga, o reto, a vagina e parte do colon (intestino). É utilizada em casos especiais ou em recidiva do câncer. A extensão cirúrgica irá depender de qual órgão o câncer está invadindo.
Se a bexiga for removida, uma nova bexiga terá que ser confeccionada, geralmente utilizando uma porção de intestino, ligada a parede abdominal onde irá sair a urina, da mesma forma quando o reto ou o colon forem removidos, uma bolsa de colostomia poderá ser realizada. Se a vagina for removida, uma nova vagina é reconstruída cirurgicamente com enxertos.
O tempo de recuperação de uma exanteração pélvica pode perdurar por longos períodos, de 6 meses a 1 ou 2 anos. No entanto, essas mulheres podem levar vidas felizes e produtivas.
Radioterapia
O tratamento radioterápico utiliza radiações ionizantes para destruir ou inibir o crescimento das células anormais que formam o tumor. Existem vários tipos de radiação, sendo os mais utilizados para o tratamento do câncer de colo uterino a teleterapia onde são utilizados feixes de radiação externos em direção ao tumor na pelve e nas regiões dos gânglios linfáticos, e a braquiterapia que compreende na utilização de material radioativo que é colocado através de instrumentos específicos cilíndricos próximo ao tumor (na vagina) ou através de agulhas finas, diretamente no tumor.
Para melhorar o efeito da radioterapia, atualmente ela esta sendo associada a utilização de um ciclo menor que quimioterapia concomitante.
A radioterapia poderá apresentar alguns efeitos colaterais como cansaço, dores de estomago, constipação ou diarreia, infecções urinárias, irritabilidade de pele irradiada, estenose vaginal, menopausa precoce, náuseas e vômitos, podendo ser piores quando associado a quimioterapia. Também poderá provocar diminuição dos valores sanguíneos, causando anemia e leucopenia (queda do número de glóbulos brancos).
Quimioterapia
A quimioterapia sitemica emprega drogas anticâncer, que são injetadas na veia ou administradas por via oral. Estes fármacos entram na corrente sanguínea e atingem todas as áreas do corpo, tornando este tratamento potencialmente útil para cânceres que se disseminaram para órgão distantes (mestástases)
Quando o tratamento quimioterápico é o escolhido, a paciente recebrá uma combinação de drogas, que atuam para destruir as células cancerosas, mas também danificam algumas células normais, levando a alguns efeitos colaterais durante o tratamento como:
- Náuseas e vômitos
- Perda do apetite
- Perda do cabelo
- Inflamação
- Baixa imunidade
- Sangramentos
- Fadiga
- Infertilidade
- Menopausa precoce
A maioria dos sintomas desaparecem após o termino do tratamento. Quando a quimioterapia é utilizada juntamente com a radioterapia, é denominada quimioradioterapia concomitante podendo aumentar a sobrevida da paciente, porem apresentam um aumento nos efeitos colaterais.
Bibliografia:
INSTITUTO ONCOGUIA. Câncer de colo do útero Disponível em URL:
http://www.oncoguia.org.br/cancer-home/cancer-de-colo-do-utero/8/128/
Estamos abertos a críticas e sugestões, se você gostaria de saber algo específico sobre a sua patologia pode entrar em contato conosco pelo nosso e-mail, que teremos satisfação em poder ajuda-la e tantar esclarecer as suas dúvidas.