Ginecologia
Nesta área serão postadas informações de especialistas sobre a saúde da mulher, abordando os temas mais relevantes desta área como Anticoncepção, irregularidades do fluxo menstrual, sangramentos uterinos anormais, mioma,dor pélvica, climatério, menopausa, reposição hormonal, entre outras complicações. Dando enfase no quadro clínico, diagnóstico e tratamento.
TÓPICOS
COLPOSCOPIA, VAGINOSCOPIA, VULVOSCOPIA
CLIMATÉRIO E MENOPAUSA
As diversas fases da vida da mulher são regidas pela função ovariana. Enquanto os ovários não se expressarem hormonalmente, a mulher viverá a sua infância. O início da sua atividade secretora e as consequentes modificações no seu organismo pelos hormônios irá sinalizar a puberdade. Atingida a plenitude da função ovariana com o surgimento dos ciclos menstruais regulares (ovulatórios), a mulher viverá seu período reprodutivo ou de maturidade sexual, período esse também chamado de menacme. O período caracterizado pela falência progressiva da função ovariana sinaliza o climatério, que é o período de transição entre a fase reprodutiva e a senilidade.
O climatério pode ser divido em duas fases:
Pré-menopausa: Pacientes com mais de 40 anos apresentando sangramentos irregulares que podem ou não ser acompanhados de sintomas
Pós-menopausa: Pacientes com amenorreia (período sem menstruação) por um período maior que um ano, com ou sem sintomas.
O diagnóstico é basicamente clínico, não sendo necessário exames complementares, salvo em pacientes histerectomizadas que permaneceram com seus ovários. Sendo a dosagem do FSH (hormônio folículo estimulante) o principal exame para o diagnóstico, que deverá estar elevado (10 – 20 vezes acima do normal).
Síndrome do climatério: Compreende o conjunto de sintomas relacionados ao esgotamento da função ovariana. Sendo os principais sintomas relacionados a queda do estrogênio (hormônio feminino produzido principalmente nos ovários). Sendo eles:
Sintomas neurovegetativos ou vasomotores
- Fogachos
- Palpitações
- Parestesias (formigamento)
- Nauseas
- Cefaléia (dor de cabeça)
- Vertigem (tontura)
Sintomas neuropsíquicos
- Labilidade emocional
- Nervosismo
- Irritabilidade
- Depressão
- Diminuição da libido
Atrofia dos orgãos genitais
- Ressecamento vaginal
- Dispareunia (dor no ato sexual)
- Sintomas urinários (frequência, urgência e incontinência)
Alterações da Pele
- Rugas
- Ressecamento cutâneo
- Perda do colágeno
Sintomas a longo prazo
- Osteoporose (redução da massa óssea)
- Doença Cardiovascular (piora no perfil glicídico)
É importante ressaltar que nem todo o estrogênio é produzido pelos ovários e apesar da mulher menopausada ter a produção estrogênica inferior ao necessário para a função reprodutiva, ela não é desprezível ou ausente, mas, talvez, em alguns casos, satisfatória para manter o trofismo genital e a paciente livre de sintomas.
Propedêutica do climatério: inclui alguns exames de rastreamento de doenças, além do exame físico ginecológico e exame físico geral. Aqui serão citados alguns dos principais exames solicitados no período do climatério e na menopausa
Exames Laboratoriais
- Glicemia de jejum
- Colesterol total + frações
- Triglicerídeos
- Padrão hormonal (em casos selecionados)
Rastreamento mamário (Mamografia)
- Anualmente para todas as mulheres com mais de 40 anos
- Mamografia Basal entre 35 – 40 anos
- Em caso de história de câncer de mama ou câncer de ovário na família, deve-se realizar o exame de mamografia 10 anos antes da idade do diagnóstico do parente em 1º grau. (ex: familiar com história de câncer de mama aos 39 anos, então todas as parentes de 1º grau deverão realizar a primeira mamografia aos 29 anos)
As indicações de mamografia são divergentes em alguns aspectos entre a FEBRASGO (Federação Brasileira de Ginecologia e Obstetrícia) e o MS (Ministério da Saúde). Aqui foram expostos as indicações mais utilizadas na nossa prática clínica.
Colpocitologia oncótica (exame preventivo do câncer de colo uterino)
- Sem limite de faixa etária
- Deve ser realizado anualmente, desde o inicio da atividade sexual
- Em paciente menopausadas, pode ser necessário o uso de cremes tópicos antes da realização do exame.
- Pelo MS o exame pode ser realizado a cada 2-3 anos após dois resultados negativos consecutivamente.
Densitometria óssea
- Em paciente de baixo risco para osteoporose, deve ser iniciado aos 65 anos.
- Densitometria Normal: repetir em 3-5 anos
- Osteopenia: repetir em 2 anos
- Osteoporose: anual
- Em paciente de alto risco (menopausa precoce, uso de corticoide, tratamento hormonal)
- Pode-se iniciar a propedêutica mais precocemente
Ultrassonografia Trans-Vaginal
- Pode ser realizada anualmente, onde será investigado o espessamento endometrial (camada interna doútero)
Objetivos do atendimento à mulher no período do climatério
|
Finalidade |
Doença |
|
Prevenção |
Câncer de colo uterino Estratificação de risco cardiovascular Osteoporose e doenças ósseas |
|
Rastreamento |
Câncer de mama Osteoporose Dislipidemia Hipertensão arterial sintêmica Diabetes mellitus |
|
Tratamento |
Tireoidopatias |
|
Tratamento Precoce |
Câncer de endométrio Câncer de ovário Câncer de colo uterino Câncer de vulva Câncer de mama |
Fonte:Manual de Ginecologia e Obstetricia - SOGIMIG, 2012
OSTEOPOROSE
Define-se osteoporose com uma doença caracterizada por resistência óssea comprometida e risco aumentado de fraturas
Durante a vida o osso está em constante renovação , com o osso velho sendo removido e depositado osso novo, processo estes denominados de reabsorção e formação óssea.
Durante a infância, adolescência e início da fase adulta o osso depositado é maior que o removido. Após os 30 anos, a remoção começa a ser maior que a formação e isto se acentua na menopausa, com a falência dos ovários.
A densitometria óssea é o melhor método para avaliar da osteopenia e/ou osteoporose nas mulheres, medindo a “qualidade” do osso principalmente na coluna vertebral e no osso do fêmur. Os resultados serão comparados com uma curva de distribuição da população normal de mesma idade e de adultos jovens. Essas comparações são expressas em T-scores e representam o número de desvio-padrão que a massa óssea medida de um determinado indivíduo difere da média de massa óssea de um indivíduo jovem saudável.
|
Valores de T-score |
Diagnóstico |
|
T-score > -1 |
Normal |
|
T-score entre -1 e -2,5 |
Osteopenia |
|
T-score < -2,5 |
Osteoporose |
|
T-score < -2,5 e fratura atraumática |
Osteoporose estabelecida |
Na prevenção da osteoporose em paciente com densitometria óssea normal, pode-se fazer o uso de Carbonato de cálcio associado a vitamina D, já em paciente com diagnóstico de osteopenia deverá ser associado o uso de alendronato de cálcio e nas pacientes em que a osteoporose for diagnosticada outros métodos terapêuticos deverão ser indicados.
TERAPIA DE REPOSIÇÃO HORMONAL
Do ponto de vista clínico, é fundamental identificar o padrão hormonal da paciente pós-menopausa, pois é exatamente esse perfil que irá orientar a conduta clínica e terapêutica.
Assim encontraremos um grupo de mulheres que se apresentam hormonalmente equilibradas para a idade, sem manifestações clínicas específicas. Nessas paciente, a terapia de reposição hormonal é questionável e deverá se bem avaliada.
Outro grupo de pacientes apresentará manifestações clínicas que podem ser divididas em três categorias:
- Sintomas relacionados a deficiência de estrogênio (hormônio feminino)
- Fogachos, sudorese noturna, palpitações, cefaleia, ressecamento vaginal, dispareunia, sintomas urinários, perda de libido, labilidade emocional, osteoporose, rugas, ressecamento cutâneo e perda de colágeno
- Sintomas relacionados ao excesso de androgênios (hormônio masculino)
- Virilização, hirsutismo (aumento dos pelos), alopecia (queda do cabelo)
- Sintomas paradoxais de excesso de estrogênios
- Hiperplasia endometrial (aumento da camada interna do útero) e câncer de endométrio
Antes de se iniciar a TRH (terapia de reposição hormonal), são essenciais a consulta com um ginecologista e um exame físico detalhado. A TRH deve ser considerada somente quando existir indicação evidente, descartados as contra-indicações, e os benefícios e os riscos potenciais discutidos adequadamente com a mulher.
A mamografia deve ser feita de acordo com os protocolos nacionais e idade, mas preferencialmente dentro de 12 meses antes do início da terapia hormonal. Outros exames tal como a densitometria óssea e a ultrassonografia transvaginal devem ser consideradas individualmente.
Tratamento
Alguns fatores importantes sobre a terapia de reposição hormonal:
- A terapia estrogênica é benéfica para o perfil lipídico
- O tempo de TRH é muito importante, sendo o ideal inicia-la precocemente e por tempo de no máximo cinco anos.
- Em mulheres acima de 60 anos e doença estabelecida, os efeitos adversos são superiores aos efeitos benéficos
- É sempre necessário tratar outras doenças associadas como a hipertensão, hipotireoidismo, diabete mellitus entre outras, para obtenção dos benefícios
Efeitos esperados da terapia com estrogênio
- Aumento da longevidade em 1/3 da vida pós-menopausa
- Tônico cerebral
- Retardo no envelhecimento cutâneo
- Melhora do trofismo genitourinário
- Previne doenças cardiovasculares
- Previne doença degenerativa
Efeitos esperados da terapia com estrogênio associado a progesterona
- Proteção contra hiperplasia endometrial
- Sinergismo (aumenta o efeito) com o estrogênio em diminuição da perda óssea
Indicações
- Correção da disfunção menstrual de peri-menopausa
- Melhoras dos sintomas da síndrome do climatério
- Prevenção e tratamento da atrofia urogenital
- Prevenção e tratamento da osteoporose
Contra-indicações
- Câncer de mama
- Sangramento genital de causa desconhecida
- Câncer de endométrio ou hiperplasia atípica
- Doença hepática grave
- História de tromboembolismo ou história familiar de tromboembolismo
- Doença cardiovascular
- Porfiria
Contra-indicações relativas
- Diabete
- Hipertensão arterial sistêmica
- Endometriose
- Miomatose
As doenças associadas devem estar controladas para que seja possível a TRH. Para estas contra-indicações pode-se lançar mão de terapias alternativas.
Esquemas de T.R.H.
- Estrogênio isolado cíclico ou contínuo
- Progestogênio isolado cíclico ou contínuo
- Estrogênio cíclico ou contínuo e progestogênio cíclico
- Estrogênio contínuo e progestogênio quadrimestral
- Estrogênio e progestogênio combinados contínuos
- Tibolona contínua
Alternativas não hormonais
- Anti-dopaminérgicos (vereliprida, sulpiride)
- Anti-depressivos (fluoxetina, venlafaxina)
- Anti-depressivos tricíclicos (amtriptilina, imipramina)
- Vasoativos (cinarizina, propranolol)
- Moduladores do eixo hipotálamo-hipofisário (bromoergocriptina)
Terapias alternativas
- Fitoestrogênios: Ação semelhante aos estrogênios
- Isoflavonas de soja
- Lignanos (somente de linhaça)
- Coumestanos
Moduladores seletivos dos receptores estrogênicos
- Raloxifeno
- Não estimula o endométrio
- Reduz o colesterol total e o L.D.L colesterol
- Inibe as células MCF-7 do câncer de mama
- Atua nos óssos como agonista estrogênico
- Tamoxifeno
- Ação estrogênica (ossos, lipídios, endométrio)
- Ação anti-estrogênica (mamas e SNC)
Em resumo, a TRH pode ser usada para alívio de sintomas ou pode ser utilizada por longo período para prevenção contra doenças. Nestes casos, deverá ser iniciada nos primeiros anos após a menopausa, na chamada janela de oportunidade. Deve-se evitar a TRH em mulheres que já há vários anos passaram pela menopausa.
As mulheres climatéricas devem ser encorajadas a se responsabilizarem pela sua saúde, mantendo ou adquirindo estilo de vida saudável e tratamento comorbidades existentes. Dieta e exercícios físicos são fundamentais na promoção e manutenção da saúde, principalmente ao que diz respeito aos sistemas osteomuscular e cardiovascular.
DOR PÉLVICA CRÔNICA
A dor pélvica crônica é definida como uma dor cíclica ou não cíclica, com seis ou mais meses de duração com localização na pelve. Já a Síndrome de dor pélvica crônica (SDPC) é constituída pelas alterações psicológicas e sociais induzidos pela quadro de dor crônica, tais como depressão, alteração no seu papel na família e no trabalho e múltiplos tratamento sem sucesso.
|
Características Comuns da síndrome de dor pélvica crônica |
|
Dor presente ha seis meses ou mais |
|
Tratamentos convencionais trouxeram pouco alívio |
|
A intensidade da dor é desproporcional às patologias detectadas pelos métodos diagnósticos convencionais (como a ultrassonografia) |
|
Presença de sintomas ligados a depressão: insônia, agitação, anorexia, desânimo entre outros |
|
Atividade física progressivamente limitada |
|
Alterações no desempenho das funções diárias na família ou no trabalho |
A dor pélvica crônica é responsável aproximadamente por:
- 10% das consultas ginecológicas
- 40% das laparoscopias
- 10 – 15% das histerectomias
Trazem impacto nos hábitos da vida diária, onde:
- 25% ficam de cama por pelo menos um dia do mês
- 58% deixam de exercer suas atividades diárias por um ou mais dias do mês
- 90% sentem algum grau de dor durante a relação sexual
Na abordagem da dor pélvica crônica, nem sempre será possível a cura total da sintomatologia, no entanto, sendo utilizado um tratamento multidisciplinar adequado, podemos minorar em muito as queixas existentes, permitindo que a paciente leve uma vida social e familiar normal e reprodutiva.
Mecanismo da dor
Tendemos a encarar a dor como um simples mecanismo de causa e efeito em que a agressão a um tecido gera um estímulo que vai ser transmitido até o sistema nervoso central. Esta dor seria tão intensa quanto a intensidade do estímulo gerado pela agressão tecidual.
Existe uma teoria chamada “Portal da dor “ onde os neurônios levariam o estímulo doloroso até a medula espinhal, onde esta localizado este ”Portal” que pode ampliar ou reduzir estes estímulos que serão enviados ao cérebro.
- Dor Neuropática
Com o estímulo doloroso persistente como no caso da dor pélvica crônica, este portal poderá permanecer aberto (hipersensibilizado), fazendo com que a dor pélvica seja exacerbada ou mesmo persistente, mesmo após a agressão do tecido ter acabado.
Nestes casos até mesmo atividades fisiológicas (normais) como ovulação, movimentos intestinais, bexiga cheia, orgasmos, menstruação são percebidos como dores intensas.
- Dor Referida
O entendimento da dor referida é de grande importância para entendermos a dor pélvica crônica.
Existem dois tipos de inervação:
- Visceral: Levam impulsos nervosos dos órgãos intra-abdominais
- Somáticos: Levam impulsos nervosos dos tecidos superficiais, como músculos e a pele.
Estes estímulos vão igualmente para a medula que irão mandar as informações para o cérebro, onde a agressão dos órgãos intra-abdominais causados por exemplo pela endometriose ou por aderências, podem confundir os receptores na medula, fazendo com que a paciente sinta a dor em locais referidos como no musculo ou na pele.
- Modulação Central da Dor
Este é um processo onde alguns neurotransmissores são liberados no cérebro como no caso da depressão, fazendo com que mais estímulos dolorosos sejam transmitidos para o cérebro, assim exacerbando os sintomas da dor.
Etiologia
A dor visceral geralmente é pouco localizada, profunda podendo ser acompanhada de náuseas e vômitos, sendo a inervação dos órgãos genitais compartilhadas com o cólon (intestino), a bexiga e uretra, assim dificultando seu diagnóstico diferencial.
As principais causas ginecológicas de dor pélvica crônica podem ser divididas em dismenorreia primária (dor menstrual), causas inflamatórias, morfológicas, tumorais, corpos estranhos, endometriose, síndrome de congestão pélvica e aderências pélvicas.
|
Causas Ginecológicas de Dor Pélvica Crônica |
|
Dismenorreia Primária (Dor menstrual) |
|
Cervicite e endocervicite (inflamação / Infecção no colo do útero) |
|
Doença Inflamatória pélvica crônica |
|
Endometrite (inflamação/Infecção dentro do útero) |
|
Estenose ou sinéquias de canal endocervical (fibrose que fecha o colo do útero) |
|
Cicatriz retrátil da cesariana |
|
Retroversão uterina acentuada |
|
Prolapso útero-vaginal |
|
Tumores de canal cervical , cavidade uterina ou anexos |
|
Mioma uterino ou pólipos endometriais |
|
Cistos ovarianos |
|
Corpos estranho (DIU, fios de sutura) |
|
Adenomiose |
|
Endometriose |
|
Síndrome da Congestão Pélvica |
|
Aderências Pélvicas |
Diagnóstico
Após realização de anamnese e exame físico com a caracterização exata da dor, deve-se iniciar a abordagem diagnóstica
- Exames Laboratoriais
- Hemograma completo
- Exame de urina com cultura
- Cultura da secreção vaginal e endocervical (principais agentes: clamídia, gonococo e micoplasma)
- Exame de fezes (pesquisa de sangue oculto)
- Marcadores inflamatórios (PCR, VHS)
- CA-125 (utilizado na pesquisa de endometriose)
- Exames de Imagem
- Ultrassonografia Transvaginal: podendo evidenciar cistos de ovário, miomas uterinos, pólipos endometriais, hidrossalpinge entre outros.
- Ressonância Magnética: pode ser muito útil na avaliação de adenomioses, tumores ovarianos assim como endometriomas e focos de endometriose.
- Histeroscopia
A vídeo-histeroscopia pode auxiliar no diagnóstico e tratamento de várias causas de dor pélvica. A avaliação do canal cervical e da cavidade uterina é importante no intuito de identificar possíveis causas da sintomatologia da paciente.
A presença de tumores endocervicais, estenose e sinéquias pode ser diagnosticada e tratada pela histeroscopia.
Lesões uterinas intracavitárias, como pólipos, miomas, corpos estranhos podem originar dor devido a contração uterina na tentativa de expulsar estas estruturas. Estas condições têm na histeroscopia seu diagnóstico preciso, assim como avaliação e tratamento.
A endometrite crônica é uma entidade de difícil diagnóstico, e recentemente com a histeroscopia, seu diagnóstico pode ser realizado mais facilmente.
- Laparoscopia
A videolaparoscopia faz parte da investigação final da paciente com dor pélvica crônica. Algumas condições são de difícil detecção pelos métodos de imagem convencionais e têm na laparoscopia o seu diagnóstico definitivo e tratamento, como nas aderências pélvicas e na endometriose.
Tratamento Clínico
- Anti-inflamatórios não esteroides
Seu uso é especialmente indicado para pacientes com dismenorreia primária (dor menstrual)
Deve-se iniciar o uso dois dias antes de iniciar o fluxo menstrual, assim os receptores de dor estarão bloqueados antes da liberação de mediadores inflamatórios (prostaglandinas) causados pela menstruação.
As paciente apresentam um alívio significativo dos sintomas.
- Moduladores Hormonais
- Anticoncepcional oral
- Progesterona
- Análogos do GnRh
Uma supressão hormonal deve ser tentada com uso de anticoncepcional orais, assim como o uso do GnRh pode ser usado nos casos de endometriose.
- Antidepressivos Tricíclicos e Anticonvulsivante
A dor e sua percepção estão localizados no sistema nervoso central, incluindo “corpo” e “mente” . Estas medicações atuam alterando a percepção central da dor, obtendo uma redução satisfatória do quadro de dor.
- Infiltração dos pontos de gatilho e fisioterapia
Nas pacientes que apresentam dor na parede abdominal e retração muscular, chamados de “pontos de gatilho” podem ser beneficiadas com a infusão de lidocaína a 1% (anestésico local) no local da dor, apresentando alívio imediato da dor e controle da dor após algumas infiltrações.
Associado a fisioterapia com ciclos de contração e relaxamento e manobras de estiramento e mobilização da parede abdominal podem levar a um resultado definitivo em 20 – 30% dos casos de dor pélvica crônica.
Tratamento cirúrgico
- Lise de aderências
A lise (quebra) das aderências que provocam tração, acotovelamento e compressão das vísceras pélvicas e intestino, levam a uma melhora significativa da dor.
- Ablação Laparoscópica da Inervação Uterossacral (LUNA)
Cirurgia realizada por videocirurgia, onde os feixes nervosos responsáveis pela sensibilidade dos órgãos pélvicos são cauterizados, além da destruição dos focos de endometriose indetectados, que geralmente estão localizados nos ligamentos útero-sacro.
- Excisão de Endometriose
Ao invés da cauterização dos focos de endometriose, estes são retirados através da utilização de tesoura laparoscópica, onde os focos de endometriose que causam dor geralmente infiltram mais que 5mm do tecido circunjacente, não sendo completamente tratados com a cauterização.
A cirurgia a ser realizada é a citorredução, com retirada de maior quantidade de tecido afetado que for possível.
- Histerectomia
Pacientes com suspeita do dor de origem uterina, em que não existe nenhuma outra causa associada demonstrável para a dor pélvica e as terapias hormonais e o uso de anti-inflamatórios não minimizaram o quadro álgico, podemos optar pela histerectomia.
Grande parte das pacientes com dor pélvica crônica, após realização de histerectomia tem o diagnóstico de ademiose observado no exame de anatomopatológico.
- Ressecção de Pólipos e Miomas Uterinos por Histeroscopia
Sua remoção por histeroscopia leva a uma cessação da contratilidade exacerbada do útero na tentativa de expulsão e com isso ocorre a cessação da dor.
- Cirurgia Tubária e Ovariana
Hidrossalpinges volumosas e cisto de ovário e paraovarianos podem ser causas de dor pélvica crônica e sua remoção por videolaparoscopia irá contribuir para a melhora da dor.
- Miomectomia abdominal
Nas paciente com sintomatologia exuberante e com presença de miomas com grande volume, pode ser indicado a miomectomia que poderá ser realizado por videolaparoscopia, assim contribuindo também para o controle da dor pélvica.
O diagnóstico e o tratamento da dor pélvica crônica são complexos e dispendem de um acompanhamento multidisciplinar, contando com acompanhamento psicológico, fisioterápico e de médicos especialistas no tratamento da dor além do médico ginecologista.
Estas pacientes necessitam de uma consulta ginecológica diferenciada, em função da extensão da anamnese e exame físico necessários, que irão consumir no mínimo 60 – 90 minutos de consulta. Se atendidas nos moldes habituais, com consultas apressadas, sem suporte psicoterápico, além do ginecológico, dificilmente teremos êxito na abordagem dessa paciente.
Bibliografia
Tratado de Videoendoscopia e Cirurgia Minimamente Invasiva em Ginecologia
Claudio P. Crispi, Flavio M. M. De Oliveira, José Carlos Damian Jr., Marco Aurélio Pinho de Oliveira, Editora Revinter – 2º edição 2007
COLPOSCOPIA
A colposcopia é um método de exame do colo do útero, da vagina e da vulva sob ampliação, utilizando uma fonte de luz branca. A ampliação normalmente usada é de 5X e 20X.
O principal objetivo da colposcopia é detectar a neoplasia intraepitelial (lesão precursora do câncer de colo do útero) e o câncer de colo do útero, vagina e vulva nos estágios iniciais. Ela também é utilizada para diagnosticar lesões causadas por infecção pelo papiloma vírus humano (HPV).
Técnica
Com a paciente em posição ginecológica, realiza-se limpeza de secreções na vulva, na vagina e no colo uterino com bolinhas de algodão umedecidas com soro fisiológico. Após essa etapa, aplica-se ácido acético (a 5% na vulva e na vagina e 3% no colo uterino) sempre sob visualização colposcópica.
O ácido acético precipita proteínas que estão em maior quantidade nas lesões precursoras de neoplasia e nos casos de câncer. Utilizam-se os diversos aumentos de ótica para a identificação das lesões e filtros de luz verde para melhor visualização da vascularização e do relevo das lesões.
Em seguida, realiza-se o teste de Schiller (aplicação de uma solução chamada Lugol) no colo do útero e o teste de Collins (aplicação de uma solução chamada azul de toluidina), na vulva. Ambos tem como objetivo avaliar indiretamente a taxa de proliferação celular nas lesões observadas anteriormente sob a ação do ácido acético.
O registro esquemático com documentação fotográfica é realizado, sendo imprescindível para avaliação do resultado terapêutico.
Resultados
Achados colposcópicos normais:
- Epitélio escamoso original (colo epitelizado)
- Epitélio que recobre o colo uterino, fino, de coloração rosa, não havendo alterações após a aplicação do ácido acético à 3%, ou no teste de Schiller
- Epitélio colunar ( Ectrópio, Mácula Rubra)
- Visualizado como uma estrutura semelhante a cachos de uva, podendo apresentar-se como áreas iodo-claras ao teste de Schiller.
- Junção escamo-colunar (J.E.C.)
- É o local de junção do epitélio escamoso (tecido que recobre o colo do útero) e o epitélio colunar (tecido que vem de dentro do canal do colo do útero), cuja localização varia de acordo com a idade da paciente
- Zona de transformação:
- Corresponde a área onde o epitélio escamoso (original) se “transforma” em epitélio colunar, processo este chamado de metaplasia. É de suma importância a visualização desta área que correspondo ao local onde localiza-se a maioria das lesões precursoras de câncer de colo uterino.
Achados colposcópicos anormais:
- Epitélio acetobranco
- Áreas esbranquiçadas após aplicação do ácido acético, que correspondem a áreas de alta densidade nuclear. Quanto mais áspera e densa for a lesão, maior o grau de severidade
- Pontilhado
- Surge devido a exposição de capilares (pequenos vasos sanguíneos) subepiteliais. Quando fino, pode-se relacionar a lesões de baixo grau; quando grosseiros, com lesões de alto grau.
- Mosaico
- Quando há formação de neovascularização (formação de novos vasos sanguíneos) que assumem um aspecto de mosaico, podendo ser regular nas lesões de baixo grau e irregular nas lesões de alto grau.
- Iodo-negativo (Teste de Schiller Positivo)
- Aparece quando o tecido é imaturo (novo) e ainda não acumulou glicogênio nas células. Quando são coradas parcialmente pelo corante (lugol) são chamadas de iodo-clara e podem corresponder ao tecido normal até lesão de baixo-grau. Quando não são coradas por completo, ou seja, iodo-negativo, estão associados a lesão acetobranca, correlacionando-se com lesões de alto grau.
- Vasos Atípicos
- São vasos irregulares, com término abrupto no epitélio, não visualizados como pontilhado ou mosaico. São classicamente descritos como semelhantes a letras chinesas.
Achados colposcópicos sugestivos de câncer
- Lesão de superfície irregular
- Lesão acetobranca densa
- Pontilhado e mosaico irregular extenso
- Vasos atípicos
Miscelânea
Corresponde a uma série de lesões não classificadas anteriormente como:
- Condilomatose
- Lesões verrucosas decorrentes da infecção pelo HPV
- Queratoses
- Lesões esbranquiçadas antes da aplicação do ácido acético
- Erosão
- Inflamação
- Atrofia
- Deciduose
- Pólipos
VAGINOSCOPIA
Semelhante a colposcopia, a vaginoscopia é realizada com a aplicação de ácido acético e iodo para demonstração de lesões que podem ser pré-invasivas e invasivas (câncer).
VULVOSCOPIA
A avaliação cuidadosa da vulva pode revelar lesões não diagnosticadas a olho nu. Também tem como objetivo diagnosticar lesões precursoras de neoplasia, assim como auxiliar no diagnóstico de ulceras genitais relacionadas principalmente a doenças sexualmente transmissíveis.
Abordagem diagnóstica
Com a realização do exame colposcópico, a visualização de qualquer alteração deverá ser biopsiada e enviada para estudo anatomopatológico.
DOENÇA BENIGNA DA MAMA
O câncer de mama é a neoplasia mais comum entre as mulheres. Entretanto, as doenças benignas das mamas são muito mais comuns que o câncer de mama. O conhecimento das lesões benignas das mamas é fundamental para todos aqueles que lidam com a saúde feminina, por se tratar de umas das queixas mais frequentes nos consultórios e ambulatórios de atendimento ginecológico.
Nas mulheres, a doença mamária engloba um espectro de distúrbios benignos e malignos, que quase sempre se apresentam como dor na mama, descarga do mamilo ou massa palpável.
As causas específicas desses sintomas variam conforme a idade da paciente. Os distúrbios benignos predominam nas mulheres mais jovens e na pré-menopausa, e as taxas de malignidade aumentam com o avança da idade.
Em regra, a avaliação dos distúrbios mamários requer combinação de histórico cuidadoso, exame físico, exame de imagem e , quando indicado, biópsia.
Avaliação da massa mamária
É pequenas massas, é praticamente impossível diferenciar uma lesão cística de uma lesão sólida ou um tumor benigno de um tumor maligno. Entretanto, os achados do exame físico, interpretados em conjunto com os exames de imagem e patologia (teste triplo), contribuem significativamente para as decisões sobre o tratamento.
Exame Físico
Compreende no exame estático das mamas, onde a simples observação das mamas poderá nos trazer informações importantes em relação ou volume e simetria das mamas ou da presença de retrações das mesmas e o exame dinâmico com a palpação, onde podemos observar a presença de nodulações que deverão ser descritas quanto a sua localização, distância do mamilo, tamanho, profundidade, mobilidade, consistência, aspecto.
Além das mamas, a axila e as fossas infra-clavicular e supra-clavicular sempre deverão ser examinadas.
Embora o exame físico nunca possa excluir um câncer, a observação de que a massa apresenta características benignas como a maciez, o aspecto redondo com grande mobilidade, influenciará na decisão final de extirpar ou observar a lesão.
Diagnóstico por imagem
- Ultrassonografia das mamas
A ultrassonografia das mamas é o método diagnóstico ideal para as doenças císticas e dos tumores benignos das mamas.
O cisto aparece como nódulo de contornos bem definidos, com líquido em seu interior. Ao se analisar a mamografia, os cistos podem ser confundidos com nódulos sólidos e alguns médicos podem indicar a sua aspiração, guiada por ultrassonografia, antes de se realizar a mamografia, evitando a confusão com o nódulo sólido
Figura 1: Característica de lesão cística da mama
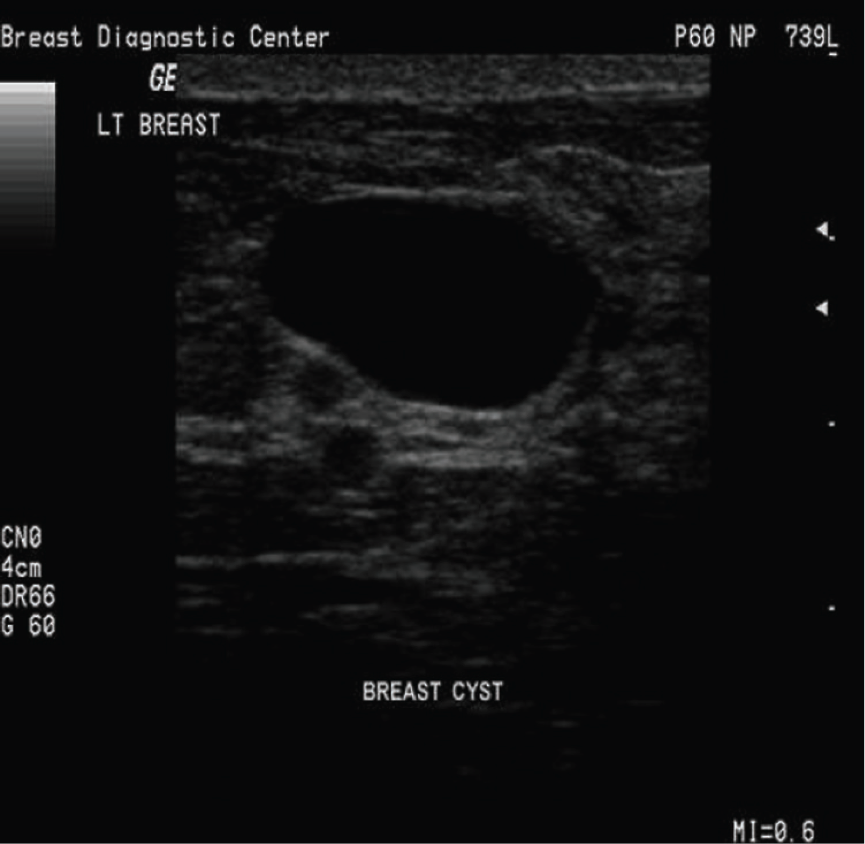
Fonte: Nódulos benignos da mama: uma revisão dos diagnósticos diferenciais e conduta. Rev. Bras, Ginecol. Obstet. [online]. 2007
- Mamografia
A mamografia deverá ser realizada anualmente em todas as pacientes acima dos 40 anos ou antes nas pacientes que tiverem alto risco para desenvolvimento de câncer de mama.
Quando tem histórico da câncer de mama na família, a paciente deverá realizar a mamografia 10 anos antes da idade em que sua familiar teve o diagnóstico de câncer. (Ex. Mãe teve câncer de mama aos 40 anos, então suas filhas deverão realizar a mamografia anualmente a partir dos 30 anos)
Para o estudo da mamografia, o exame será realizado com duas incidências de cada mama, e divididas em quatro quadrantes, sendo elas:
Crânio-caudal: Verá se o nódulo é medial ou lateral
Médio-lateral: Verá se o nódulo é nos quadrantes superiores ou inferiores
Foto 2: Mamografia sendo realizadas nas duas incidências
Fonte: Divulgação
O laudo da mamografia virá sempre com uma classificação em sua conclusão, esta classificação é chamada de BI-RADS que é um acrômio para Breast Imaging-Reporting and Data System.
|
Categoria |
Avaliação |
Conduta Proposta |
|
0 |
Indica necessidade de imagens adicionais, ou seja, insatisfatória (Ex. Mama densa de pacientes jovens) |
Realizar exames adicionais – Ultrassonografia das mamas |
|
1 |
Negativa: Mamografia normal |
Seguimento anual |
|
2 |
Alterações benignas |
Seguimento anual |
|
3 |
Alterações provavelmente benignas |
Mamografia em 6 meses |
|
4 |
Alterações suspeitas, sendo subdivididas em: 4 a) Baixa suspeita 4 b) Intermediária 4 c) Alta suspeita |
Necessita Biópsia |
|
5 |
Alterações altamente suspeitas |
Necessita Biópsia |
|
6 |
Lesão que já tem diagnóstico histopatológico de câncer |
Biópsia prévia já diagnosticada |
Conduta frente a um nódulo de mama
Para o Diagnóstico das nodulações da mama é preconizado o chamado diagnóstico tríplice
- Exame Físico
- Exame de imagem (Ultrassonografia ou Mamografia)
- P.A.A.F. (punção aspirativa com agulha fina)
Quando todas essas avaliações são concordantes entre si, ou seja, se os três exames sugerirem uma lesão benigna, ele apresenta uma precisão de >99%, e as massas mamárias nessa categoria podem ser acompanhadas apenas pelo exame clínico em intervalos de 6 meses.
Se qualquer uma das avaliações sugerir malignidade, a massa deve ser retirada apesar das outras duas avaliações serem negativas.
A casos especiais a investigação dos nódulos pode-se ser realizada inicialmente pela PAAF, seguindo-se de biópsia com retirada de um pequeno fragmento através Core Biopsy, exérese de microcalcificações e áreas suspeitas por aspiração através da Mamotomia ou retirada cirúrgica do tecido mamário anormal após agulhamento (guiado por ultrassonografia ou mamografia) do setor acometido da mama e confirmação da remoção completa da área suspeita com uma radiografia da peça removida.
A retirada cirúrgica de nódulos suspeitos exige exame de anatomopatológico do tumor durante o ato operatório e a tática cirúrgica a seguir será decidida após o laudo dado pelo médico patologista.
Neoplasias Benignas das mamas
- Fibroadenomas
É a afecção benigna mais comum entre as mulheres com < de 35 anos, representam uma anormalidade focal do desenvolvimento do lóbulo mamário, e como tal não são neoplasia verdadeira.
Incidência:
- Faixa etária de 20 – 45 anos
- 10% Bilaterais
- 10% Multiplos
Clínica
- Limites precisos
- Consistência Fibroelástica
- Móvel a palpação
- Geralmente até 3cm (quando maior que 3cm é chamado de fibroadenoma gigante)
Características
- Tumor do parênquima e do estroma mamário
- Tem receptores hormonais crescendo principalmente nas pacientes no período reprodutivo e podem regredir após a menopausa
Ultrassonografia
- Nódulo sólido
- O maior eixo do nódulo é paralelo a pele (sugestivo de benignidade, não infiltrando a tecidos profundos)
Figura 3: Característica do Fibroadenoma na Ultrassonografia
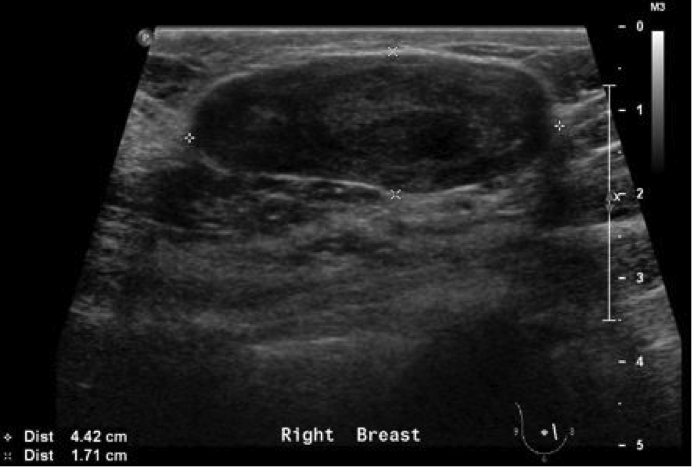
Conduta
- Controle Clínico quando apresenta o teste triplo (exame físico + exame de imagem + PAAF) negativos para malignidade
- Tratamento cirúrgico poderá ser realizado se houver crescimento do nódulo > 2 cm, em pacientes com múltiplos nódulos ou acima de 35 anos.
- Tumor Filodes
São similares aos fibroadenomas, porem representam uma neoplasia verdadeira podendo ser benignos, intermediários ou malignos, com base no grau de atipia celular, numero de mitoses (divisão celular), nas características das bordas do tumor e na abundância das células estromais.
Incidência
- Faixa etária de 35 -45 anos
- 70 – 95% são tumores benignos
- Bilateralidade em 30%
Clínica
- Nódulo indolor
- Grandes dimensões
- Apresentam crescimento rápido (com deformidade da mama)
Características
- Tumor do parênquima e do estroma com aumento da celularidade
- Seu crescimento rápido associado a deformidade da mama a sinais inflamatórios (rubor, calor, hiperemia) diferem do câncer de mama que geralmente apresentam evolução com ulceração da mama
Diagnóstico
- A mamografia e a ultrassonografia são inespecíficas, sendo o seu diagnóstico clínico, pelo crescimento rápido
Tratamento
- Excisão local do tumor, com no mínimo 01 cm de margem
- A mastectomia pode ser necessária quando o tumor atinge grandes proporções
- As taxas de recorrência local para tumores totalmente excisados varia de 8%, para lesões benignas e 36%, para lesões malignas
Figura 4: Tumor Filodes
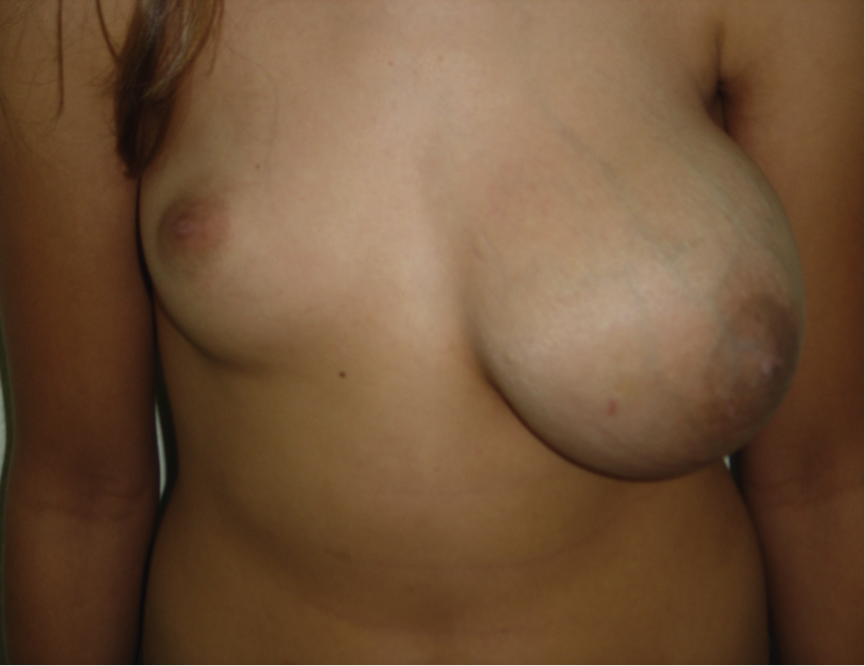
Fonte: Nódulos benignos da mama: uma revisão dos diagnósticos diferenciais e conduta. Rev. Bras, Ginecol. Obstet. [online]. 2007
Derrames Papilares
A saída de secreção nas papilas mamárias terão valor clínico e deverão ser investigados quando tem a sua saída espontânea, derrames papilares provocados pela expressão das mamas podem não corresponder a alterações clínicas e não exigem investigação adicional
Inicialmente deve-se excluir a galactorréia (saída de leite) característico de pacientes com hiperprolactinemia, através da dosagem de prolactina no sangue.
Em caso de derrames associados a nódulos, deve-se conduzir a investigação do nódulo
Em caso de derrames papilares espontâneos, sem a presença de nódulos, podem sugerir:
- Sanguinolento
- Papiloma Intraductal (crescimento dentro do ducto mamário)
- Geralmente Unilateral
- Não é sugestivo de câncer
- Esverdeado
- Ectasia Ductal (dilatação dos ductos terminais)
- Pacientes tabagistas ou com infecção de repetição
- Não é sugestivo de câncer
- Água de Rocha
- Sugestivo de câncer
- Aquoso, Soro
Frente a uma descarga papilar espontânea é mandatório a realização de exame de imagem complementar (ultrassonografia ou mamografia) caso não apresente alterações, a retirada cirúrgica dos ductos principais estará indicada.
|
Coloração do derrame papilar de acordo com afecções de base |
|
|
Afecções Benignas |
Esverdeado |
|
Mastites e Processos Inflamatórios |
Purulento |
|
Galactorréia |
Leitoso |
|
Actasia Ductal |
Amarelo – esverdeado |
|
Papiloma Intraductal |
Sanguinolento (50% dos casos) Serossanguinolento (50% dos casos) |
|
Carcinoma |
Água de Rocha ou Sanguinolento |
Processos Inflamatórios
As infecções mamárias costumam ser divididas em puerperal, que se desenvolvem durante a gravidez e a lactação, e não puerperal.
- Mastite Puerperal
Geralmente em pacientes que apresentam fissuras nas mamas, onde os germes cutâneos (S. Aureos) infiltram a mama causando a inflamação / infecção
Seu tratamento é clínico com uso de antibioticoterapia tendo como primeiras escolhas a cefalexina.
- Abcesso Subareolar Crônico Recidivante
Característico de pacientes tabagistas, onde os substâncias condidas no fumo provocam metaplasia das células e ocluem a saída do ducto.
Seu tratamento consiste em parar de fumar, antibioticoterapia com cefalexina associado a medicação anti-inflamatória e excisão dos ductos principais quando não houver a presença de abcesso.
Estamos abertos a críticas e sugestões, se você gostaria de saber algo específico sobre a sua patologia pode entrar em contato conosco pelo nosso e-mail, que teremos satisfação em poder ajuda-la e tantar esclarecer as suas dúvidas.